
消化器内科

消化器内科

消化器内科は、食道・胃・十二指腸・大腸などの消化管、胆のう、および肝臓や膵臓などの実質臓器を幅広く診療します。
消化器疾患の症状も多彩なため、問診や症状に応じた診察を行い、必要に応じて血液検査、レントゲン、腹部エコー、胃・大腸内視鏡、CT検査などを用いて診断します。胃腸炎などの急性疾患や、胃がんや大腸がんなど命に関わる重大な疾患も存在しています。たとえ日常的に起こりやすい症状でも、詳細な検査を行うことで重大な病気の早期発見につながることもよくあります。お腹の不調や気になることがございましたら、我慢せず、何でもお気軽にご相談ください。
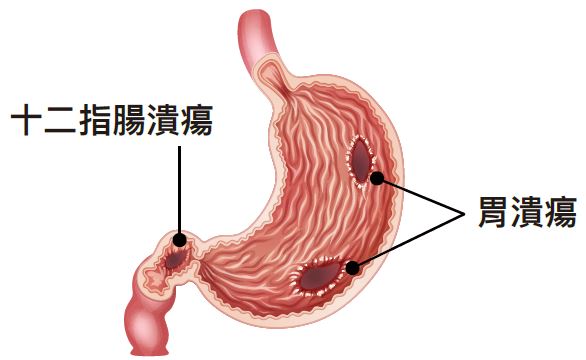
胃潰瘍と十二指腸潰瘍は、胃酸や消化酵素が、胃や十二指腸の壁を深く傷つけてしまう状態、まとめて消化性潰瘍と呼ぶこともあります。ピロリ感染・喫煙・ストレス・痛み止めの使いすぎなどが原因になります。主な症状は、みぞおちの痛み・黒色便・吐血などになります。 胃カメラを用いて診断します。
原因
症状
合併症
治療
比較

何らかの原因によって肝細胞に炎症が起こり、肝細胞が壊されてしまう病態です。肝細胞に含まれるALTやASTという酵素が血液中に漏れ出るため、血液検査の項目で異常として発見されます。原因には、ウイルス性肝炎(B型、C型肝炎が大半)、アルコール性肝障害、非アルコール性脂肪性肝疾患(NAFLD)、薬物性肝障害、自己免疫性肝炎があります。数値に異常があった場合は、生活習慣の改善に取り組み肝機能を高め、悪化を防ぐことが重要です。
胆石症は胆のうの中に結石ができた病気です。コレステロール値の高い人・40代・女性・肥満の人に起こりやすい。一般的に腹部エコーなどで偶然に見つかることが多く、無症状の場合には経過を観察します。時に発熱、嘔気、激しい腹痛は出現し、急性胆嚢炎を発症する場合もあります。典型的な疼痛像としては、右上腹部を中心とした痛みで、右肩や背中の痛みを伴う場合もあります。急性胆嚢炎を発症すると、抗菌薬点滴や手術を検討する必要はあります。
胆嚢の炎症が繰り返し起こることにより、胆嚢壁が厚くなり、胆嚢が萎縮して機能低下すると、慢性胆嚢炎となります。症状は軽度で、自覚症状なく経過するケースもあります。人間ドック・健康診断などで「胆石」「胆嚢壁肥厚」「胆嚢の腫れ」を指摘された方は、要注意です。
膵液に含まれる消化酵素により、自らの膵臓や膵臓周囲の脂肪組織を消化してしまう病態です。急性膵炎と慢性膵炎に分けられますが、慢性膵炎は急に悪化し、急性膵炎になるときも少なくありません。原因、症状と治療方針は異なります。慢性膵炎に糖尿病を合併する場合は当院で消化器内科の専門医と糖尿病専門医を緊密に連携して治療をします。急性膵炎の場合は連携病院に紹介する必要があります。
| 急性膵炎 | 慢性膵炎 | |
|---|---|---|
| 原因 | 過度なアルコール摂取や胆石など | 長期の大量飲酒、自己免疫性疾患など |
| 症状 | 上腹部や背中の激しい痛み、嘔吐、黄疸や発熱など | 腹痛、背部痛、下痢、高血糖など |
| 方針 | 緊急入院治療 | 外来治療 |
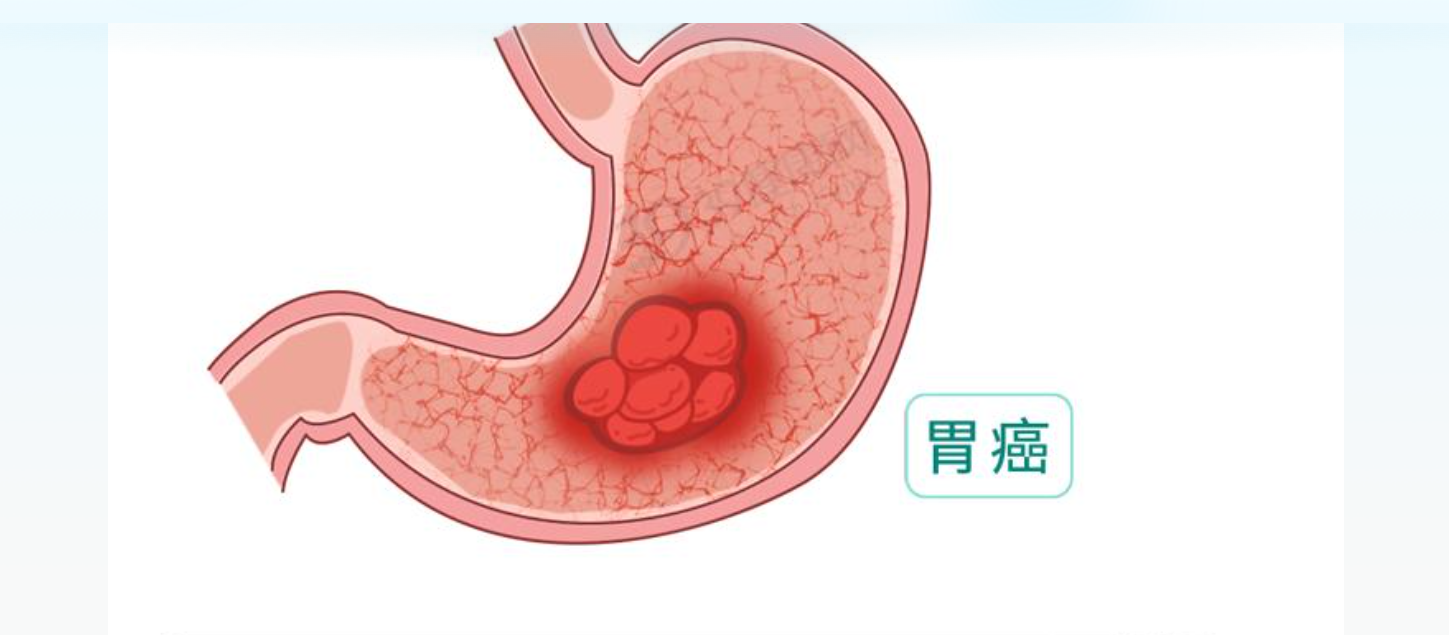
胃粘膜にできる悪性腫瘍であり、主な原因にはピロリ菌感染・喫煙・高塩分食などがあります。初期には無症状ですが、進行すると腹痛・みぞおち周囲の不快感・食欲低下・倦怠感・体重減少などが現れます。診断のために上部消化管内視鏡検査(胃カメラ)・血液検査・画像検査が行われます。主な治療として手術・内視鏡治療・抗がん剤治療(化学療法)・緩和治療があり、全身状態やがんの進行度を鑑みて選択されます。胃がんが心配な人は気軽に当院を受診してください。
大腸がんは大腸(結腸・直腸)に発生するがんで、腺腫ががん化して発生するものと、正常な粘膜から直接発生するものがあります。主な症状は下痢・便秘・血便・便が細くなるなどで、早期発見が重要です。外科手術で根治可能な大腸がんは、大腸がん検診で約9割の確率で見つけることができます。
当院は消化器がんの早期発見に積極的に取り込んでいます。血液検査、腫瘍マーカー検査、腹部エコーや胃カメラ、大腸カメラを実施しています。CT検査が必要な場合に迅速に連携医療機関を紹介いたします。
| 血液検査 | 腫瘍マーカー | 画像検査 | |
|---|---|---|---|
| 食道がん | – | SCC、CEA | 胃カメラ |
| 胃がん | – | CEA、CA19-9 | 胃カメラ |
| 大腸がん | 貧血、便潜血 | CEA、CA19-9 | 大腸カメラ |
| 肝臓がん(肝細胞がん) | 肝機能、貧血、血小板 | AFP、PIVKA-Ⅱ、AFP-L3分画 | エコー、腹部CT |
| 胆道がん | 肝機能 | CA19-9、CEA | エコー、腹部CT |
| 膵臓がん | 膵酵素 | CA19-9、SPan-1、DUPAN-2 | エコー、腹部CT |
便秘症は、大腸や直腸の働きの異常による「機能性便秘」、便の通過が物理的に妨げられる「器質性便秘」、全身の病気の症状として起こる「症候性便秘」、薬の副作用で起こる「薬剤性便秘」に分けられます。
便秘症の原因は幅広く、原因が異なれば治療法も違います。
中には危険な便秘もあるので注意が必要です。強い腹痛や吐き気、発熱などを伴う場合や便に血が混ざる場合は自己療法で対処せずに、すぐに受診してください。
炎症性腸疾患には主に潰瘍性大腸炎とクローン病があります。どちらも原因不明で、下痢や腹痛などの症状は似ていますが、好発部位、連続性や合併症などは異なっています。
| クローン病 | 潰瘍性大腸炎 | |
|---|---|---|
| 好発年齢 | 若年者 | 若年者・中高年層 |
| 男女比 | 2:1 | 1:1 |
| 好発部位・連続性 | ・全消化管(特に回盲部に好発) ・非連続性-区域性※直腸病変はまれ |
・全大腸(特に直腸に好発) ・直腸より口側に連続性 |
| 経過 | 再燃と寛解を繰り返す |
再燃と寛解を繰り返す、がん化(長期経過例) |
| 主症状 |
腹痛・下痢>>発熱、栄養障害、血便 ※下血は少ない |
下痢や腹痛、血便、しぶり腹。重症化すると発熱、体重減少、貧血など。 ※腸管の穿孔、狭窄は少ない。 |
| 合併症 | 肛門病変、瘻孔、狭窄、穿孔、関節炎、関節痛栄養吸収障害 |
中毒性巨大結腸症、大腸がん、穿孔、原発性硬化性胆管炎、壊疽性膿皮症、結節性病変など |
| 内視鏡所見 |
敷石像、縦走潰瘍、非連続性病変 |
血管透見像の消失、偽ポリポーシス、ハウストラの消失、連続性病変 |
| 治療 |
栄養療法、薬物療法、手術など |
薬物療法、手術、顆粒球-単球吸着療法など |